高脂血症
Hyperlipidemia/ja
| 高脂血症 | |
|---|---|
| Other names | 高リポ蛋白血症、高脂血症 |
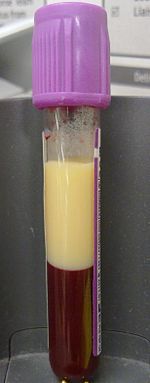 | |
| EDTAを入れたバキュテイナーに高脂血症の血液を4ml採取する。 遠心分離せずに4時間放置すると、脂質は上部の画分に分離した。 | |
| Specialty | 循環器学 |
| Differential diagnosis | 高トリグリセリド血症 |
高脂血症とは、血液中の脂質(例えば、脂肪、トリグリセリド、コレステロール、リン脂質)またはリポ蛋白のいずれかまたはすべての値が異常に高いことである。高脂血症という用語は、検査所見そのものを指し、その所見をもたらす様々な後天的または遺伝的障害を包括する用語としても用いられる。高脂血症は脂質異常症のサブセットであり、高コレステロール血症のスーパーセットである。高脂血症は通常慢性であり、血中脂質値をコントロールするために継続的な医薬品が必要である。
脂質(水に溶けない分子)はタンパク質の中に輸送される。カプセルに入って輸送される。そのカプセル、すなわちリポタンパク質の大きさによって密度が決まる。リポタンパク質の密度とそれが含むアポリポタンパク質の種類は、粒子の運命と代謝への影響を決定する。
高脂血症は一次性高脂血症と二次性高脂血症に分けられる。一次性高脂血症は通常、遺伝的原因(受容体タンパク質の変異など)によるものであり、二次性高脂血症は糖尿病などの他の基礎的原因によって生じる。脂質およびリポ蛋白の異常は一般集団によくみられ、アテローム性動脈硬化症への影響から心血管系疾患の修正可能な危険因子とみなされている。さらに、急性膵炎の素因となる型もある。
分類
高脂血症は、基本的に、特定の遺伝子異常によって引き起こされる家族性(原発性とも呼ばれる)と、血漿脂質およびリポ蛋白代謝の変化をもたらす他の基礎疾患に起因する後天性(続発性とも呼ばれる)に分類される。また、高脂血症は特発性、すなわち原因が明らかでない場合もある。
高脂血症は、高コレステロール血症、高トリグリセリド血症、またはその両方の複合高脂血症のどのタイプの脂質が上昇するかによっても分類される。リポ蛋白(a)の上昇も高脂血症の一種に分類される。
家族性(一次性)
家族性高脂血症は、電気泳動または超遠心機でのリポ蛋白のパターンに基づくFredrickson分類に従って分類される。後に世界保健機関(WHO)によって採用された。これはHDLを直接的に説明するものではなく、また、これらの状態のいくつかに部分的に関与している可能性のある異なる遺伝子を区別するものでもない。
| 高リポ 蛋白血症 |
OMIM/ja | 症状 | 欠陥 | リポ蛋白質の増加 | 主な症状 | 治療 | 血清の外観 | 推定有病率 | |
|---|---|---|---|---|---|---|---|---|---|
| I型 | a | 238600 | Buerger-Gruetz症候群または家族性高カイロミクロン血症 | lipoprotein lipase/jaの減少 (LPL) | Chylomicrons/ja | Acute pancreatitis/ja, lipemia retinalis/ja, 発疹性皮膚黄色腫症, hepatosplenomegaly/ja | 食事管理 | クリーミーなトップ層 | 100万分の1 |
| b | 207750 | 家族性アポ蛋白CII欠損症 | 変化したApoC2 | ||||||
| c | 118830 | 血中のLPL阻害 | |||||||
| II型 | a | 143890 | Familial hypercholesterolemia/ja | LDL receptor/ja欠乏症 | LDL/ja | Xanthelasma/ja, arcus senilis/ja, 腱黄色腫 | Bile acid sequestrant/ja, statin/ja, ナイアシン | クリア | ヘテロ接合体は500人に1人 |
| b | 144250 | 家族性複合高脂血症 | LDL receptor/jaの減少とApoBの増加 | LDL/jaとVLDL/ja | スタチン, ナイアシン, fibrate/ja | 濁っている | 100人に1人 | ||
| III型 | 107741 | Familial dysbetalipoproteinemia/ja | Apo E 2合成の欠陥 | IDL | 結節性黄色腫および手掌黄色腫 | フィブラート, スタチン | 濁っている | 1万人に1人 | |
| IV型 | 144600 | Familial hypertriglyceridemia/ja | VLDLの産生が増加し、排泄が減少する。 | VLDL | トリグリセリド値が高いと膵炎を引き起こす可能性がある。 | フィブラート, ナイアシン, スタチン | 濁っている | 100人に1人 | |
| V型 | 144650 | VLDL産生が増加し、LDLが減少する。 | VLDLとカイロミクロン | ナイアシン, フィブラート | 上層はクリーミーで、下層は濁っている。 | ||||

I型
I型高リポ蛋白血症にはいくつかの病型がある:
- リポ蛋白リパーゼ欠乏症(Ia型)、リポ蛋白リパーゼ(LPL)の欠乏またはアポリポ蛋白C2の変化により、脂肪酸を消化管から肝臓に移行させる粒子であるカイロミクロンが上昇する。
- 家族性アポ蛋白CII欠乏症(Ib型)は、リポ蛋白リパーゼ活性化因子の欠乏によって起こる。
- 循環リポ蛋白リパーゼ阻害剤によるカイロミクロン血症(Ic型)
I型高リポ蛋白血症は通常、小児期に発疹性黄色腫と腹部疝痛を呈する。合併症としては、網膜静脈閉塞症、急性膵炎、脂肪症、臓器腫大、網膜脂肪血症などがある。
II型
高リポ蛋白血症II型は、主にLDLコレステロールに加えてトリグリセリド値の上昇が起こるかどうかによって、IIa型とIIb型にさらに分類される。
IIa型
これは、19番染色体上のLDL受容体遺伝子(人口の0.2%)またはApoB遺伝子(0.2%)のいずれかの変異の結果として、散発性(食事要因による)、多遺伝性、または真に家族性の場合がある。家族型は、腱黄色腫、肝斑、および早発性の心血管疾患を特徴とする。 この疾患の発生率は、ヘテロ接合体では約500人に1人、ホモ接合体では100万人に1人である。
HLPIIaは、LDL粒子が取り込まれない(Apo B受容体がない)ために血中のLDLコレステロール濃度が上昇することを特徴とするまれな遺伝性疾患である。しかし、この病態は様々な高リポ蛋白血症の中で2番目に多い疾患であり、ヘテロ接合体素因を持つ個体は500人に1人、ホモ接合体素因を持つ個体は100万人に1人である。これらの患者は、黄色腫(皮膚の下に脂肪が黄色く沈着し、しばしば眼球の鼻の部分に現れる)、腱様黄色腫、結節性黄色腫、若年性円弧腫(高齢者によくみられる眼の白化)、動脈瘤、跛行、そしてもちろんアテローム性動脈硬化症などの独特な身体的特徴を呈することがある。これらの人の検査所見では、血清総コレステロール値が正常値の2〜3倍で、LDLコレステロールも増加しているが、トリグリセリド値とVLDL値は正常範囲である。
HLPIIa患者を管理するためには、特にHDLコレステロール値が30 mg/dL未満で、LDL値が160 mg/dLを超える場合は、抜本的な対策を講じる必要があるかもしれない。このような人に適切な食事は、総脂肪を総カロリーの30%以下に減らし、一価不飽和脂肪:多価不飽和脂肪:飽和脂肪の比率を1:1:1にすることである。コレステロールは300 mg/日未満に減らし、動物性食品を避け、食物繊維の摂取量を20g/日以上に増やし、水溶性食物繊維を6g/日摂取する。運動はHDLを増加させるので、推進すべきである。このような人の全体的な予後は、コントロールされず治療を受けていない場合、最悪のシナリオでは20歳までに死亡する可能性があるが、正しい医学的介入を受けながら慎重な食生活を心がければ、10年ごとに黄色腫の発生率が増加し、アキレス腱炎や動脈硬化の促進が見られるようになる。
IIb型
VLDL値が高いのは、トリグリセリド、アセチル-CoA、B-100合成の増加などの基質の過剰生産によるものである。また、LDLのクリアランスの低下によっても起こる。集団における有病率は10%である。
- 家族性複合高リポ蛋白血症 (FCH)
- ライソゾーム酸性リパーゼ欠乏症(しばしばコレステリルエステル貯蔵症と呼ばれる)。
- 二次性複合高リポ蛋白血症(通常メタボリックシンドロームの診断基準となっている。)
III型
この型は、カイロミクロンおよびIDL(中間密度リポ蛋白)の高値に起因する。この型の最も一般的な原因はApoEの存在である。E2/E2遺伝子型の存在である。コレステロールを多く含むVLDL(β-VLDL)が原因である。その有病率は約10,000人に1人と推定されている。
高コレステロール血症(通常8〜12mmol/L)、高トリグリセリド血症(通常5〜20mmol/L)、正常ApoB濃度、2種類の皮膚徴候(手掌黄色腫または皮膚のしわのオレンジ色変色、肘と膝の結節性黄色腫)を伴う。心血管系疾患と末梢血管疾患の早期発症が特徴である。高脂血症はApoE受容体の機能異常の結果として起こる。ApoE受容体は通常、カイロミクロン残渣とIDLの循環からのクリアランスに必要である。レセプターの欠損により、血液中のカイロミクロン残渣とIDLの濃度が正常より高くなる。受容体の欠損は常染色体劣性突然変異または多型である。
IV型
家族性高トリグリセリド血症は常染色体優性遺伝で、人口の約1%にみられる。
この型はトリグリセリド値が高いことによる。他のリポ蛋白の値は正常か少し増加している。
治療には食事療法、フィブラート、ナイアシンなどがある。スタチンは、トリグリセリド値を低下させる場合、フィブラートよりも優れているわけではない。
V型
高リポ蛋白血症Ⅴ型は、家族性混合型高リポ蛋白血症または混合型高リポ蛋白血症としても知られ、Ⅰ型に非常によく似ているが、カイロミクロンに加えてVLDLが高い。
また、耐糖能異常や高尿酸血症とも関連している。
医学的には、複合型高脂血症(または貧血)(「多型高リポ蛋白血症」とも呼ばれる)は、LDLおよびトリグリセリド濃度の上昇を特徴とする高コレステロール血症(コレステロール値の上昇)の一般的な発症形態であり、しばしばHDLの低下を伴う。リポ蛋白電気泳動法(現在ではほとんど行われていない検査)では、高リポ蛋白血症IIB型として示される。最も一般的な遺伝性脂質異常症で、約200人に1人の割合で発症する。実際、60歳までに冠動脈性心疾患を発症する人のほぼ5人に1人がこの疾患を持っている。 トリグリセリド値の上昇(>5 mmol/L)は一般に、動脈硬化を引き起こしやすいリポ蛋白の一種である超低密度リポ蛋白(VLDL)の増加によるものである。
両疾患とも、ペルオキシソーム増殖因子活性化受容体(PPAR)、特にPPARαに作用して遊離脂肪酸産生を減少させるフィブラート薬物で治療される。 スタチン系薬物、特に合成スタチン系薬物(アトルバスタチン、ロスバスタチン)は、LDL受容体発現の増加によりLDLの肝での再取り込みを増加させることにより、LDL値を低下させることができる。
Unclassified familial forms
These unclassified forms are extremely rare:
Acquired (secondary)
Acquired hyperlipidemias (also called secondary dyslipoproteinemias) often mimic primary forms of hyperlipidemia and can have similar consequences. They may result in increased risk of premature atherosclerosis or, when associated with marked hypertriglyceridemia, may lead to pancreatitis and other complications of the chylomicronemia syndrome. The most common causes of acquired hyperlipidemia are:
- Diabetes mellitus
- Use of drugs such as thiazide diuretics, beta blockers, and estrogens
Other conditions leading to acquired hyperlipidemia include:
- Hypothyroidism
- Kidney failure
- Nephrotic syndrome
- Alcohol consumption
- Some rare endocrine disorders and metabolic disorders
Treatment of the underlying condition, when possible, or discontinuation of the offending drugs usually leads to an improvement in the hyperlipidemia.
Another acquired cause of hyperlipidemia, although not always included in this category, is postprandial hyperlipidemia, a normal increase following ingestion of food.
Presentation
Relation to cardiovascular disease
Hyperlipidemia predisposes a person to atherosclerosis. Atherosclerosis is the accumulation of lipids, cholesterol, calcium, fibrous plaques within the walls of arteries. This accumulation narrows the blood vessel and reduces blood flow and oxygen to muscles of the heart. Over time fatty deposits can build up, hardening and narrowing the arteries until organs and tissues don't receive enough blood to properly function. If arteries that supply the heart with blood are affected, a person might have angina (chest pain). Complete blockage of the artery causes infarction of the myocardial cells, also known as heart attack. Fatty buildup in the arteries can also lead to stroke, if a blood clot blocks blood flow to the brain.
Screening
Adults 20 years and older should have the cholesterol checked every four to six years. Serum level of Low Density Lipoproteins (LDL) cholesterol, High Density Lipoproteins (HDL) Cholesterol, and triglycerides are commonly tested in primary care setting using a lipid panel. Quantitative levels of lipoproteins and triglycerides contribute toward cardiovascular disease risk stratification via models/calculators such as Framingham Risk Score, ACC/AHA Atherosclerotic Cardiovascular Disease Risk Estimator, and/or Reynolds Risk Scores. These models/calculators may also take into account of family history (heart disease and/or high blood cholesterol), age, gender, Body-Mass-Index, medical history (diabetes, high cholesterol, heart disease), high sensitivity CRP levels, coronary artery calcium score, and ankle-brachial index. The cardiovascular stratification further determines what medical intervention may be necessary to decrease the risk of future cardiovascular disease.
Total cholesterol
The combined quantity of LDL and HDL. A total cholesterol of higher than 240 mg/dL is abnormal, but medical intervention is determined by the breakdown of LDL and HDL levels.
LDL cholesterol
LDL, commonly known as "bad cholesterol", is associated with increased risk of cardiovascular disease. LDL cholesterol transports cholesterol particles throughout the body, and can build up in the walls of the arteries, making them hard and narrow. LDL cholesterol is produced naturally by the body, but eating a diet high in saturated fat, trans fats, and cholesterol can increase LDL levels. Elevated LDL levels are associated with diabetes, hypertension, hypertriglyceridemia, and atherosclerosis. In a fasting lipid panel, a LDL greater than 160 mg/dL is abnormal.
HDL cholesterol
HDL, also known as "good cholesterol", is associated with decreased risk of cardiovascular disease. HDL cholesterol carries cholesterol from other parts of the body back to the liver and then removes the cholesterol from the body. It can be affected by acquired or genetic factors, including tobacco use, obesity, inactivity, hypertriglyceridemia, diabetes, high carbohydrate diet, medication side effects (beta-blockers, androgenic steroids, corticosteroids, progestogens, thiazide diuretics, retinoic acid derivatives, oral estrogens, etc.) and genetic abnormalities (mutations ApoA-I, LCAT, ABC1). Low level is defined as less than 40 mg/dL.
Triglycerides
Triglyceride level is an independent risk factor for cardiovascular disease and/or metabolic syndrome. Food intake prior to testing may cause elevated levels, up to 20%. Normal level is defined as less than 150 mg/dL. Borderline high is defined as 150 to 199 mg/dL. High level is between 200 and 499 mg/dL. Greater than 500 mg/dL is defined as very high, and is associated with pancreatitis and requires medical treatment.
Screening age
Health organizations does not have a consensus on the age to begin screening for hyperlipidemia. The CDC recommends cholesterol screenings once between ages 9 and 11, once again between 17 and 21, and every 4 to 6 years in adulthood. Doctors may recommend more frequent screenings for people with a family history of early heart attacks, heart disease, or if a child has obesity or diabetes. USPSTF recommends men older than 35 and women older than 45 to be screened. NCE-ATP III recommends all adults older than 20 to be screened as it may lead potential lifestyle modification that can reduce risks of other diseases. However, screening should be done for those with known CHD or risk-equivalent conditions (e.g. Acute Coronary Syndrome, history of heart attacks, Stable or Unstable angina, Transient ischemic attacks, Peripheral arterial disease of atherosclerotic origins, coronary or other arterial revascularization).
Screening frequency
Adults 20 years and older should have the cholesterol checked every four to six years, and most screening guidelines recommends testing every 5 years. USPSTF recommends increased frequency for people with elevated risk of CHD, which may be determined using cardiovascular disease risk scores.
Management
Management of hyperlipidemia includes maintenance of a normal body weight, increased physical activity, and decreased consumption of refined carbohydrates and simple sugars. Prescription drugs may be used to treat some people having significant risk factors, such as cardiovascular disease, LDL cholesterol greater than 190 mg/dL or diabetes. Common medication therapy is a statin.
HMG-CoA reductase inhibitors
Competitive inhibitors of HMG-CoA reductase, such as lovastatin, atorvastatin, fluvastatin, pravastatin, simvastatin, rosuvastatin, and pitavastatin, inhibit the synthesis of mevalonate, a precursor molecule to cholesterol. This medication class is especially effective at decreasing elevated LDL cholesterol. Major side effects include elevated transaminases and myopathy.
Fibric acid derivatives
Fibric acid derivatives, such as gemfibrozil and fenofibrate, function by increasing the lipolysis in adipose tissue via activation of peroxisome proliferator-activated receptor-α. They decrease VLDL – very low density lipoprotein – and LDL in some people. Major side effects include rashes, GI upset, myopathy, or increased transaminases.
Niacin
Niacin, or vitamin B3 has a mechanism of action that is poorly understood, however it has been shown to decrease LDL cholesterol and triglycerides, and increase HDL cholesterol. The most common side effect is flushing secondary to skin vasodilation. This effect is mediated by prostaglandins and can be decreased by taking concurrent aspirin.
Bile acid binding resins
Bile acid binding resins, such as colestipol, cholestyramine, and colesevelam, function by binding bile acids, increasing their excretion. They are useful for decreasing LDL cholesterol. The most common side effects include bloating and diarrhea.
Sterol absorption inhibitors
Inhibitors of intestinal sterol absorption, such as ezetimibe, function by decreasing the absorption of cholesterol in the GI tract by targeting NPC1L1, a transport protein in the gastrointestinal wall. This results in decreased LDL cholesterol.
予防
禁煙、飽和脂肪とアルコールの摂取量を減らすこと、過剰な体重を減らすこと、果物、野菜、全粒穀物を中心とした塩分控えめの食事を摂ることは、血中コレステロールを減らすのに役立つ。
こちらも参照
- List of xanthoma variants associated with hyperlipoproteinemia subtypes/ja
- Combined hyperlipidemia/ja