診断
Medical diagnosis/ja

医学的診断(Dx、Dx、またはDsと略される)は、人の症状や徴候を説明する疾患や状態を決定するプロセスである。最もよく診断と呼ばれ、医療の文脈が暗黙の了解となっている。診断に必要な情報は通常、病歴と身体診察から収集される。多くの場合、その過程で医学的検査などの1つ以上の診断的処置も行われる。死後診断が一種の医学的診断とみなされることもある。
多くの徴候や症状が非特異的であるため、診断はしばしば困難である。例えば、皮膚の発赤(紅斑)は、それだけでは多くの疾患の徴候であるため、何が悪いのかを医療専門家に伝えることはできない。したがって、いくつかの可能性のある説明を比較対照する鑑別診断を行わなければならない。これには、さまざまな情報の相関に続いて、パターンの認識と鑑別が含まれる。時には、病理的な徴候や症状(あるいはいくつかの症状群)によって、このプロセスが容易になることもある。
診断は医師の診察の手続きの主要な構成要素である。統計の観点からは、診断手順には分類テストが含まれる。
医学的用途
診断とは、治療や予後に関する医学的判断を可能にするために、個人の状態を個別の異なるカテゴリーに分類する試みとみなすことができる。その後、診断意見はしばしば疾患やその他の状態という用語で説明される。(ただし、誤った診断の場合、個人の実際の疾患や状態は個人の診断とは異なる)。
診断手順は、医師、理学療法士、歯科医師、足病医、検眼医、ナースプラクティショナー、ヘルスケアサイエンティスト、または医師助手などの様々な医療専門家によって行われることがある。本記事では、診断士をこれらの人物カテゴリのいずれかとして使用する。
診断手順(およびそれによって得られた意見)は、必ずしも対象となる疾患や病態の病因、すなわち疾患や病態の原因を解明するものではない。このような解明は、治療を最適化したり、予後をさらに特定したり、将来の疾患や状態の再発を予防したりするのに有用である。
最初の仕事は、診断手技を行うための医学的適応を検出することである。適応には以下が含まれる:
- 例えば、解剖学(人体の構造)、生理学(人体がどのように機能するか)、病理学(解剖学と生理学で何が問題になるのか)、心理学(思考と行動)、ヒトの恒常性(身体システムのバランスを保つメカニズムに関する)などの観点から説明することができるような、正常であると知られているものからの逸脱の検出。何が正常かについての知識と、それらの規範に対する患者の現在の状態の測定は、ホメオスタシスからの患者の特別な逸脱とその程度を決定するのに役立ち、ひいてはさらなる診断処理の適応を定量化するのに役立つ。
- 患者が訴える訴え。
- 患者が診断医を探したという事実自体が、診断的手技を行う 指示となりうる。例えば、医師の診察において、医師は待合室から診察室まで の患者の歩行を観察することで、患者が愁訴を訴え始める前 であっても、すでに診断的処置を開始することがある。
すでに進行中の診断手技の最中であっても、別の、潜在的に併存している別の疾患や病態の診断手技を行うよう指示されることがある。これは、磁気共鳴画像法のような放射線学的検査や、進行中の診断に関連しない血液検査も含む血液検査パネルのような包括的検査で起こりうるような、対象パラメータとは無関係な徴候の偶発的所見の結果として起こりうる。
手順
利用可能なほとんどの診断方法において、診断手順に含まれる一般的な構成要素には以下のものがある:
- すでに与えられた情報をさらにデータ収集で補完すること、これには、病歴の質問(患者に近しい他の人からの質問もありうる)、身体診察、さまざまな診断検査が含まれる。
診断検査とは、病気の診断や発見を助けるために行われるあらゆる種類の医学検査のことである。診断検査はまた、確立された疾患を持つ人々の予後情報を提供するために用いられることもある。 - 回答、所見、その他の結果を処理すること。他の医療機関やその分野の専門家に相談することもある。
診断手順には、鑑別診断を行ったり、医療アルゴリズムに従ったりするなど、使用できる方法や技術が数多くある。現実には、診断手順には複数の方法の要素が含まれることがある。
鑑別診断
鑑別診断の方法は、徴候や症状の原因となりうる可能性のある疾患や病態の候補をできるだけ多く見つけることに基づいており、その後、消去法、あるいは少なくとも、さらなる医学的検査やその他の処理によって項目の可能性を高くしたり低くしたりして、可能性のある疾患や病態の候補が1つだけ残る時点に到達することを目指す。その結果、可能性のある病態のリストが残り、確率や重症度の高い順にランク付けされることもある。このようなリストはしばしばコンピュータ支援診断システムによって作成される。
この方法による診断結果は、多かれ少なかれ除外診断とみなすことができる。診断の結果、可能性のある疾患や病態がひとつも見つからなかったとしても、少なくとも生命を脅かすような病態を除外することはできる。
医療提供者が現在の病状を確信していない限り、画像診断などのさらなる医学的検査は、診断の確認または反証のためだけでなく、患者の状態を記録し、患者の病歴を最新の状態に保つためにも、実施または予定される。
この過程で予期せぬ所見が得られた場合、最初の仮説は否定され、医療提供者は他の仮説を検討しなければならなくなる。
パターン認識
パターン認識法では、医療者は経験を用いて臨床的特徴のパターンを認識する。これは主に、特定の症状や徴候が特定の疾患や状態と関連することに基づくものであり、鑑別診断に含まれるような認知的処理を必ずしも伴うものではない。
This may be the primary method used in cases where diseases are "obvious", or the provider's experience may enable him or her to recognize the condition quickly. Theoretically, a certain pattern of signs or symptoms can be directly associated with a certain therapy, even without a definite decision regarding what is the actual disease, but such a compromise carries a substantial risk of missing a diagnosis which actually has a different therapy so it may be limited to cases where no diagnosis can be made.
Diagnostic criteria
The term diagnostic criteria designates the specific combination of signs and symptoms, and test results that the clinician uses to attempt to determine the correct diagnosis.
Some examples of diagnostic criteria, also known as clinical case definitions, are:
Clinical decision support system
Clinical decision support systems are interactive computer programs designed to assist health professionals with decision-making tasks. The clinician interacts with the software utilizing both the clinician's knowledge and the software to make a better analysis of the patients data than either human or software could make on their own. Typically the system makes suggestions for the clinician to look through and the clinician picks useful information and removes erroneous suggestions. Some programs attempt to do this by replacing the clinician, such as reading the output of a heart monitor. Such automated processes are usually deemed a "device" by the FDA and require regulatory approval. In contrast, clinical decision support systems that "support" but do not replace the clinician are deemed to be "Augmented Intelligence" if it meets the FDA criteria that (1) it reveals the underlying data, (2) reveals the underlying logic, and (3) leaves the clinician in charge to shape and make the decision.
Other diagnostic procedure methods
Other methods that can be used in performing a diagnostic procedure include:
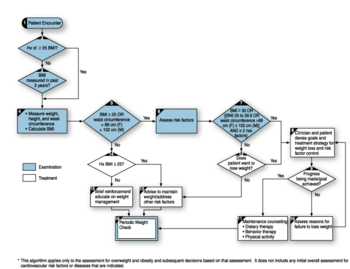
- Usage of medical algorithms
- An "exhaustive method", in which every possible question is asked and all possible data is collected.
Adverse effects
Diagnosis problems are the dominant cause of medical malpractice payments, accounting for 35% of total payments in a study of 25 years of data and 350,000 claims.
Overdiagnosis
Overdiagnosis is the diagnosis of "disease" that will never cause symptoms or death during a patient's lifetime. It is a problem because it turns people into patients unnecessarily and because it can lead to economic waste (overutilization) and treatments that may cause harm. Overdiagnosis occurs when a disease is diagnosed correctly, but the diagnosis is irrelevant. A correct diagnosis may be irrelevant because treatment for the disease is not available, not needed, or not wanted.
Errors
Most people will experience at least one diagnostic error in their lifetime, according to a 2015 report by the National Academies of Sciences, Engineering, and Medicine.
Causes and factors of error in diagnosis are:
- the manifestation of disease are not sufficiently noticeable
- a disease is omitted from consideration
- too much significance is given to some aspect of the diagnosis
- the condition is a rare disease with symptoms suggestive of many other conditions
- the condition has a rare presentation
Lag time
When making a medical diagnosis, a lag time is a delay in time until a step towards diagnosis of a disease or condition is made. Types of lag times are mainly:
- Onset-to-medical encounter lag time, the time from onset of symptoms until visiting a health care provider
- Encounter-to-diagnosis lag time, the time from first medical encounter to diagnosis
- Lag time due to delays in reading x-rays have been cited as a major challenge in care delivery. The Department of Health and Human Services has reportedly found that interpretation of x-rays is rarely available to emergency room physicians prior to patient discharge.
Long lag times are often called "diagnostic odyssey".
歴史
医学的診断の最初の記録例は、古代エジプトのイムホテプ(紀元前2630年-2611年)の著作(エドウィン・スミス・パピルス)に見られる。バビロニアのEsagil-kin-apli(fl.紀元前1069年-1046年)によって書かれたバビロニアの医学書である診断ハンドブックでは、病気や疾患の診断に経験主義、論理、合理性を用いることが紹介されている。中国伝統医学は、黄帝内経に記載されているように、4つの診断方法:検査、聴診-嗅覚、問診、触診を規定していた。ヒポクラテスは患者の尿を味見し、汗の匂いを嗅いで診断を下すことで知られていた。
単語
医学的診断、あるいは診断を下す実際のプロセスは、認知的プロセスである。臨床医は複数のデータ源を用い、パズルのピースを組み合わせて診断印象を作る。最初の診断印象は、特定の疾患や状態ではなく、疾患のカテゴリーを表す広い用語になることもある。最初の診断の印象の後、臨床医はフォローアップの検査や処置を行い、最初の診断を支持または否定するためのより多くのデータを得て、より具体的なレベルまで診断を絞り込もうとする。診断手順とは、臨床医が診断の可能性を狭めるために用いる具体的な手段である。
診断の複数形はdiagnosisである。動詞は to diagnose であり、診断する人は diagnostician と呼ばれる。
語源
語源は診断(diagnosis)である。/daɪ.əɡnoʊsɪs/はギリシア語のδιάγιγνώσκεις (diagignṓskein) からラテン語を経て「見分ける、区別する」という意味のδιαγιγνώσκειν (diagignṓskein) に由来する。
社会と文化
社会的背景
診断には様々な形がある。疾患、病変、機能障害、障害に名前をつけることかもしれない。管理上の命名や予後の命名かもしれない。連続体の異常の程度を示すこともあれば、分類の中で異常の種類を示すこともある。患者や医師の権力、倫理観、金銭的インセンティブなど、医療以外の要因に影響される。それは、簡潔な要約であることもあれば、物語や比喩の形をとった広範な定式化であることもある。それは、支払い、処方、通知、情報、助言の引き金となるコンピューターコードなどのコミュニケーション手段かもしれない。それは病原性かもしれないし、好影響性かもしれない。それは一般的に不確実で暫定的なものである。
診断の見解が得られたら、医療提供者は、治療や経過観察の計画を含む管理計画を提案することができる。この時点から、医療提供者は患者の状態を治療するだけでなく、患者の病気の病因、進行、予後、その他の転帰、可能な治療法について患者を教育し、健康を維持するためのアドバイスを提供することができる。
治療計画が提案され、これには治療や経過観察のための診察や病状をモニターする検査が含まれる。必要であれば、通常、特定の疾患の治療に関して医療現場が提供する医療ガイドラインに従う。
関連する情報は、患者の医療記録に追加されるべきである。
通常有効であるはずの治療に反応しない場合は、診断の見直しが必要であることを示している。
Nancy McWilliamsは、診断が必要であると判断する5つの理由を特定している:
- 治療計画のための診断
- 予後に関する情報
- 患者の利益保護
- 診断はセラピストが患者に共感するのに役立つかもしれない
- 治療への恐怖感を軽減する可能性
種類
診断のサブタイプには以下のようなものがある:
- 臨床診断
- 診断テストではなく、医学的徴候や報告された症状に基づいてなされる診断。
- 検査室診断
- 患者の身体診察ではなく、検査室報告や検査結果に大きく基づく診断。例えば、感染症の適切な診断には、通常、徴候や症状の診察と、検査室での検査結果や関与する病原体の特徴の両方が必要である。
- 放射線診断
- 主に医用画像検査の結果に基づく診断。グリーンスティック骨折は一般的なX線診断である。
- 電気写真診断
- 電気生理学的活動の測定と記録に基づく診断である。
- 組織診断
- 生検や全臓器などの組織の巨視的、顕微鏡的、分子生物学的検査に基づく診断。例えば、がんの確定診断は、病理医による組織検査によって行われる。
- 主要診断
- 患者の主訴や医薬品の必要性に最も関連する単一の医学的診断。 多くの患者はさらに診断を追加している。
- 入院診断
- 患者が入院した理由としてつけられた診断名。実際の問題や、退院時に記録される診断名である退院診断とは異なる場合がある。
- 診断基準
- 臨床医が正しい診断を下すために用いる徴候、症状、検査結果の組み合わせを指す。通常、国際的な委員会によって発表される標準であり、最先端の技術を駆使して病態の存在を尊重し、可能な限り最高の感度と特異度を提供するように設計されている。
- 出生前診断
- 出生前に行われた診断作業
- 除外診断
- 病歴、診察、検査からその存在を完全に確信することができない医薬品。したがって診断は、他のすべての妥当な可能性を排除することによって行われる。
- 二重診断
- 関連はあるが別々の2つの病状または併存症の診断。この用語はほとんどの場合、重篤な精神疾患と物質使用障害の診断を指していたが、遺伝子検査の普及により、複数の遺伝性疾患を併発している患者の多くの症例が明らかになった。
- 自己診断
- 自分自身の病状を診断したり、特定したりすること。 自己診断は非常に一般的である。
- リモート診断
- 遠隔医療の一種で、患者と物理的に同じ部屋にいなくても診断ができる。
- 看護診断
- 看護診断は、生物学的なプロセスに焦点を当てるのではなく、変化への準備や援助を受け入れる意欲など、生活の状況に対する人々の反応を明らかにする。
- コンピューター支援診断
- 症状を提供することで、コンピュータは問題を特定し、その能力を最大限に発揮してユーザーを診断することができる。健康診断は症状がある身体の部位を特定することから始まり、コンピュータは対応する病気のデータベースを相互参照し、診断を提示する。
- 過剰診断
- 患者が生きている間に症状や苦痛、死亡を引き起こすことのない "病気 "と診断される。
- ゴミ箱診断
- 患者やカルテ部に貼られる曖昧な、あるいは完全に偽の、医学的あるいは精神医学的なレッテルであり、本質的に医学的でない理由、例えば、公式のように聞こえるレッテルを貼ることで患者を安心させるため、医療提供者を効果的に見せるため、あるいは治療の承認を得るためなどにつけられる。 この用語はまた、袋炎や老衰などの、議論のある、説明不足の、乱用された、または分類に疑問のある診断に対する蔑称として、あるいは、身体的空腹に対する正常な反応を反応性低血糖症とラベル付けするような、過剰医療化に相当する診断を退けるためのラベルとして使用される。
- 遡及的診断
- 歴史上の人物や特定の歴史上の出来事について、現代的な知識や方法、病気の分類を用いて病気をラベリングすること。
こちらも参照
- Diagnosis code/ja
- Diagnosis-related group/ja
- Diagnostic and Statistical Manual of Mental Disorders/ja
- 医師と患者の関係
- Etiology (medicine)/ja
- 疾病及び関連保健問題の
国際統計分類(ICD) - 医学的分類
- Merck Manual of Diagnosis and Therapy/ja
- Misdiagnosis/jaとmedical error/ja
- Nosology/ja
- Nursing diagnosis/ja
- Pathogenesis/ja
- Pathology/ja
- Prediction/ja
- Preimplantation genetic diagnosis/ja
- Prognosis/ja
- Sign (medicine)/ja
- Symptom/ja
リスト
- List of diagnostic classification and rating scales used in psychiatry/ja
- List of diseases/ja
- List of disorders/ja
- List of medical symptoms/ja
- カテゴリ
外部リンク
 Media related to Medical diagnosis at Wikimedia Commons
Media related to Medical diagnosis at Wikimedia Commons