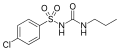
Sulfonylurea/ja: Difference between revisions
Created page with "除草剤としてのスルホニル尿素は、特にアセト乳酸合成酵素阻害を介してアミノ酸のバリン、イソロイシン、ロイシンの生合成を阻害することによって機能する。 このクラスの化合物には、アミドスルフロン、アジムスルフロン、ベンスルフロン-メチル、chlorimuron-ethy..." Tags: Mobile edit Mobile web edit |
No edit summary Tags: Mobile edit Mobile web edit |
||
| (26 intermediate revisions by the same user not shown) | |||
| Line 10: | Line 10: | ||
[[herbicide/ja|除草剤]]としてのスルホニル尿素は、特に[[acetolactate synthase/ja|アセト乳酸合成酵素]]阻害を介してアミノ酸のバリン、イソロイシン、ロイシンの生合成を阻害することによって機能する。 このクラスの化合物には、[[amidosulfuron/ja|アミドスルフロン]]、[[azimsulfuron/ja|アジムスルフロン]]、[[bensulfuron-methyl/ja|ベンスルフロン-メチル]]、[[chlorimuron-ethyl/ja|クロリムロン-エチル]]、[[chlorsulfuron/ja|クロルスルフロン]]、[[ethametsulfuron-methyl/ja|エタメツスルフロン-メチル]]、[[cinosulfuron/ja|シノスルフロン]]、[[ethoxysulfuron/ja|エトキシスルフロン]]、[[flazasulfuron/ja|フラザスルフロン]]、[[flupyrsulfuron-methyl-sodium/ja|フルピルスルフロン-メチル-ナトリウム]]、[[imazosulfuron/ja|イマゾスルフロン]]、[[metsulfuron-methyl/ja|メトスルフロン-メチル]]、[[nicosulfuron/ja|ニコスルフロン]]、[[oxasulfuron/ja|オキサスルフロン]]、[[primisulfuron-methyl/ja|プリミスルフロン-メチル]]、[[prosulfuron/ja|プロスルフロン]]、[[pyrazosulfuron-ethyl/ja|ピラゾスルフロン-エチル]]、[[rimsulfuron/ja|リムスルフロン]]、[[sulfometuron-methyl/ja|スルホメツロン-メチル]]、[[sulfosulfuron/ja|スルホスルフロン]]、[[thifensulfuron-methyl/ja|チフェンスルフロン-メチル]]、[[triasulfuron/ja|トリアスルフロン]]、[[tribenuron-methyl/ja|トリベヌロン-メチル]]、[[triflusulfuron-methyl/ja|トリフルスルフロン-メチル]]がある。これらは、[[acetolactate synthase/ja|アセト乳酸合成酵素]]という酵素を阻害することによって植物の雑草や害虫を殺す広域除草剤である。1960年代には、{{convert|1|kg/ha|abbr=on}}以上の作物保護剤を散布するのが一般的であったが、スルホニルウレア剤では1%程度の散布量で同じ効果が得られる。 | [[herbicide/ja|除草剤]]としてのスルホニル尿素は、特に[[acetolactate synthase/ja|アセト乳酸合成酵素]]阻害を介してアミノ酸のバリン、イソロイシン、ロイシンの生合成を阻害することによって機能する。 このクラスの化合物には、[[amidosulfuron/ja|アミドスルフロン]]、[[azimsulfuron/ja|アジムスルフロン]]、[[bensulfuron-methyl/ja|ベンスルフロン-メチル]]、[[chlorimuron-ethyl/ja|クロリムロン-エチル]]、[[chlorsulfuron/ja|クロルスルフロン]]、[[ethametsulfuron-methyl/ja|エタメツスルフロン-メチル]]、[[cinosulfuron/ja|シノスルフロン]]、[[ethoxysulfuron/ja|エトキシスルフロン]]、[[flazasulfuron/ja|フラザスルフロン]]、[[flupyrsulfuron-methyl-sodium/ja|フルピルスルフロン-メチル-ナトリウム]]、[[imazosulfuron/ja|イマゾスルフロン]]、[[metsulfuron-methyl/ja|メトスルフロン-メチル]]、[[nicosulfuron/ja|ニコスルフロン]]、[[oxasulfuron/ja|オキサスルフロン]]、[[primisulfuron-methyl/ja|プリミスルフロン-メチル]]、[[prosulfuron/ja|プロスルフロン]]、[[pyrazosulfuron-ethyl/ja|ピラゾスルフロン-エチル]]、[[rimsulfuron/ja|リムスルフロン]]、[[sulfometuron-methyl/ja|スルホメツロン-メチル]]、[[sulfosulfuron/ja|スルホスルフロン]]、[[thifensulfuron-methyl/ja|チフェンスルフロン-メチル]]、[[triasulfuron/ja|トリアスルフロン]]、[[tribenuron-methyl/ja|トリベヌロン-メチル]]、[[triflusulfuron-methyl/ja|トリフルスルフロン-メチル]]がある。これらは、[[acetolactate synthase/ja|アセト乳酸合成酵素]]という酵素を阻害することによって植物の雑草や害虫を殺す広域除草剤である。1960年代には、{{convert|1|kg/ha|abbr=on}}以上の作物保護剤を散布するのが一般的であったが、スルホニルウレア剤では1%程度の散布量で同じ効果が得られる。 | ||
==医薬用途== | |||
{{Anchor|Medical uses}} | |||
=== | ===2型糖尿病の治療=== | ||
これらは[[diabetes mellitus type 2/ja|2型糖尿病]]の管理において[[antidiabetic drug/ja|抗糖尿病薬]]として広く使用されている。[[pancreas/ja|膵臓]]の[[beta cell/ja|β細胞]]からの[[insulin/ja|インスリン]]の[[secretion/ja|分泌]]を増加させることによって作用する。 | |||
スルホニル尿素薬は、1型糖尿病や膵切除後のようにインスリン分泌が絶対的に不足している場合には無効である。 | |||
スルホニル尿素は、いくつかのタイプの[[neonatal diabetes/ja|新生児糖尿病]]の治療に用いることができる。歴史的には、高血糖で血中インスリン濃度が低い人は、デフォルトで1型糖尿病と診断されていたが、生後6ヵ月までにこの診断を受けた患者は、生涯を通じてインスリンではなくスルホニル尿素薬を投与される候補となることが多いことがわかっている。 | |||
2011年の[[:en:Cochrane (organisation)|コクラン]]では、[[systematic review/ja|システマティックレビュー]]が行われた。[[Latent autoimmune diabetes in adults/ja|成人の潜在性自己免疫糖尿病]] (LADA)の治療効果が評価され、スルホニル尿素はインスリンと比較した場合、3ヵ月後および12ヵ月後の[[glucose/ja|グルコース]]の代謝コントロールを改善せず、場合によっては[[glycated hemoglobin/ja|HbA1c]]値を悪化させることさえあることが示された。同じレビューでは、スルホニルウレアによる治療後の空腹時Cペプチドの改善は認められていない。それでも、このレビューに含めることができた研究は、質とデザインにかなりの欠陥があったことを強調することは重要である。 | |||
以前のスルホニル尿素薬はより悪い転帰と関連していたが、新しい薬剤は死亡、心臓発作、脳卒中のリスクを増加させないようである。このことは、[[metformin/ja|メトホルミン]]単剤療法とスルホニル尿素薬を比較した場合に、全死亡、重篤な有害事象、心血管系死亡、非致死的[[myocardial infarction/ja|心筋梗塞]]、非致死的[[stroke/ja|脳卒中]]、末期腎疾患を減少させるという十分なエビデンスを見いださなかった2020年のコクラン[[systematic review/ja|システマティックレビュー]]によってさらに補強されている。この同じレビューでは、健康関連QOLの改善も認められなかった。 | |||
[[Prediabetes/ja|耐糖能障害]]の個人において、2019年のシステマティックレビューでは、2型糖尿病発症リスクの低下または遅延におけるスルホニル尿素と[[metformin/ja|メトホルミン]]の効果を比較した適切な試験が1件のみ見つかったが、この試験は患者に関連するアウトカムを報告していなかった。同じ年に完了した別の[[systematic review/ja|システマティックレビュー]]では、メトホルミンとスルホニル尿素の併用が、メトホルミンと別の糖低下介入の併用と比較して、死亡率、重篤な有害事象、[[Macrovascular disease/ja|大血管]]、[[Microvascular disease/ja|細小血管合併症]]において有益か有害かのエビデンスは限られていることが示唆された。メトホルミンとスルホニル尿素の併用療法は[[hypoglycemia/ja|低血糖]]のリスクを高めるようであった。 | |||
===インターロイキン-1 β阻害剤=== | |||
スルホニル尿素は、[[NALP3/ja|NALP3]](またはNLRP3)[[inflammasome/ja|インフラマソーム]]からの[[interleukin 1 beta/ja|インターロイキン1β]]の放出を阻害するためにも実験的に使用されている。 | |||
===副作用=== | |||
スルホニル尿素は、[[metformin/ja|メトホルミン]]、[[thiazolidinedione/ja|チアゾリジンジオン]]系、[[pramlintide/ja|プラムリンチド]]および他の新しい治療薬とは対照的に、インスリンの産生および放出の過剰の結果として[[hypoglycemia/ja|低血糖]]を誘発することがある。低血糖は、他の治療法に比べてスルホニル尿素でより頻繁に起こるようである。これは一般に、投与量が多すぎ、患者が絶食している場合に起こる。これを防ぐために食習慣を変えようとする人もいるが、逆効果になることもある。 | |||
[[insulin/ja|インスリン]]と同様に、スルホニル尿素も体重増加を引き起こすことがあるが、これは主にインスリンレベルを上昇させ、グルコースや他の代謝燃料の使用を増加させる作用の結果である。その他の副作用は、胃腸の不調、[[headache/ja|頭痛]]、[[hypersensitivity/ja|過敏症]]反応である。 | |||
妊娠中のスルホニル尿素療法の安全性は確立していない。 出産時にスルホニルウレア薬を服用していた母親から生まれた子供で、低血糖が長期化(4~10日間)したことが報告されている。肝機能障害または腎機能障害は低血糖のリスクを高め、禁忌である。このような状況では他の抗糖尿病薬も使用できないため、妊娠中および肝不全や[[kidney failure/ja|腎不全]]の場合はインスリン療法が一般的に推奨されるが、新しい薬剤の中にはより良い選択肢を提供する可能性のあるものもある。 | |||
2011年のコクラン・レビューでは、スルホニル尿素を用いた[[Latent autoimmune diabetes in adults/ja|LADA]]の治療が、約30%の症例においてインスリン依存を早めるというエビデンスが見出された。 | |||
2014年のコクランのレビューでは、スルホニル尿素薬による治療はメトホルミンによる治療よりも非致死的心血管系イベントが少ないが(RR 0.7)、重症低血糖のリスクが高い(RR 5.6)という暫定的なエビデンスが示された。死亡率や心血管死亡のリスクを決定するのに十分なデータはなかった。同じグループによる以前のレビューでは、第一世代スルホニルウレア薬の心血管死リスクはプラセボに比べて統計学的に有意に増加していた(RR 2.6)が、第一世代スルホニルウレア薬のインスリンに対する相対リスク(RR 1.4)を決定するには十分なデータがなかった。 同様に、第二世代スルホニルウレア薬のメトホルミン(RR1.0)、インスリン(RR1.0)、プラセボに対する相対的死亡リスクを決定することはできなかった。FDAはスルホニル尿素薬に心血管死のリスク増加に関する警告を表示することを義務づけている。 | |||
2020年の[[:en:Cochrane (organisation)||コクラン]]では [[metformin/ja|メトホルミン]]単剤療法とスルホニル尿素薬を比較した[[systematic review/ja|システマティックレビュー]]では、全死亡、重篤な有害事象、心血管死亡、非致死的[[myocardial infarction/ja|心筋梗塞]]、非致死的[[stroke/ja|脳卒中]]、または[[chronic kidney disease/ja|末期腎不全]]を減少させるという十分なエビデンスは認められなかった。 | |||
第二世代のスルホニルウレア薬は第一世代のスルホニルウレア薬と比較して、重量による効力が増加している。 同様に、ACCORD(Action to Control Cardiovascular Risk in Diabetes)試験やVADT(Veterans Affairs Diabetes Trial)試験では、様々な薬剤で厳格な血糖コントロールを行った患者において、心臓発作や死亡の減少はみられなかった。 | |||
=== 相互作用 === | |||
=== | |||
スルホニル尿素薬の作用を増強または延長させ、低血糖のリスクを増大させる薬物には、[[acetylsalicylic acid/ja|アセチルサリチル酸]]およびその誘導体、[[allopurinol/ja|アロプリノール]]、[[sulfonamide (medicine)/ja|スルホンアミド]]、[[fibrate/ja|フィブラート]]などがある。抗糖尿病薬の効果に反して[[glucose tolerance/ja|耐糖能]]を悪化させる薬物には、[[corticosteroid/ja|コルチコステロイド]]、[[isoniazid/ja|イソニアジド]]、[[oral contraceptive/ja|経口避妊薬]]およびその他の[[estrogen/ja|エストロゲン]]、[[sympathomimetic/ja|交感神経刺激薬]]、[[thyroid hormone/ja|甲状腺ホルモン]]が含まれる。スルホニル尿素は多種多様な他の薬物と相互作用する傾向があるが、これらの相互作用やその臨床的意義は物質によって異なる。 | |||
== 構造 == | |||
{{Anchor|Structure}} | |||
スルホニル尿素は、フェニル環('''R<sup>1</sup>''')上の''p''-置換基と、尿素''N''{{prime}}末端基('''R<sup>2</sup>''')を末端とする様々な基を有する中心的な'''S''-arylsulfonylurea構造を含む。化学的には、この官能性は[[aryl/ja|アリール]]を反応させることで容易に導入できる。[[sulfonamides/ja|スルホンアミド]](R<sup>1</sup>-C<sub>6</sub>H<sub>4</sub>-SO<sub>2</sub>NH<sub>2</sub>)を[[isocyanates/ja|イソシアネート]](R<sup>2</sup>-NCO)と反応させることにより、この官能基を容易に導入することができる。 | |||
<gallery> | <gallery> | ||
image:Chlorpropamide.svg|[[Chlorpropamide]] ( | image:Chlorpropamide.svg|[[Chlorpropamide/ja]] (第一世代) | ||
image:Tolazamide.svg|[[Tolazamide]] ( | image:Tolazamide.svg|[[Tolazamide/ja]] (第一世代) | ||
image:Gliclazide.svg|[[Gliclazide]] ( | image:Gliclazide.svg|[[Gliclazide/ja]] (第二世代) | ||
image:Glimepiride.svg|[[Glimepiride]] ( | image:Glimepiride.svg|[[Glimepiride/ja]] (第二世代) | ||
</gallery> | </gallery> | ||
===分類=== | |||
スルホニル尿素は、その抗糖尿病作用の治療効率に基づいて3つのクラスに分類される: | |||
* 第一世代の薬剤: | |||
* | [[acetohexamide/ja|アセトヘキサミド]]、[[carbutamide/ja|カルブタミド]]、[[chlorpropamide/ja|クロルプロパミド]]、[[glycyclamide/ja|グリシクラミド]](トルサイクラミド)、[[metahexamide/ja|メタヘキサミド]]、[[tolazamide/ja|トラザミド]]、[[tolbutamide/ja|トルブタミド]]などがある。 | ||
* 第二世代薬: | |||
* | [[glibenclamide/ja|グリベンクラミド]](グリブリド)、[[glibornuride/ja|グリボルヌリド]]、[[gliclazide/ja|グリクラジド]]、[[glipizide/ja|グリピジド]]、[[gliquidone/ja|グリキドン]]、[[glisoxepide/ja|グリソキセピド]]、[[glyclopyramide/ja|グリクロピラミド]]などである。 | ||
* 第三世代薬: | |||
* | [[glimepiride/ja|グリメピリド]]も含まれるが、第2世代薬とみなされることもある。 | ||
===作用機序=== | |||
[[File:Glucose Insulin Release Pancreas.svg|thumb|膵臓におけるグルコース減少とインスリン分泌の図]] | |||
< | スルホニル尿素は、膵[[beta cell/ja|β細胞]]の細胞膜上の[[ATP-sensitive potassium channel/ja|ATP感受性K<sup>+</sup>]](K<sub>ATP</sub>)チャネルに結合して閉じ、カリウムが外に出るのを妨げることによって細胞を脱分極させる。この[[depolarization/ja|脱分極]]は、電位依存性[[calcium/ja|Ca]]<sup>2+</sup>チャネルを開く。細胞内カルシウムの上昇は、[[insulin/ja|インスリン]]顆粒と細胞膜の融合を増加させ、成熟インスリンの[[Insulin/ja#Synthesis|分泌]]を増加させる。 | ||
</ | |||
また、スルホニル尿素はβ細胞をグルコースに対して感作し、[[liver/ja|肝臓]]でのグルコース産生を制限し、脂肪分解([[adipose tissue/ja|脂肪組織]]による[[fatty acid/ja|脂肪酸]]の分解と放出)を減少させ、肝臓によるインスリンのクリアランスを減少させるという証拠もある。 | |||
< | K<sub>ATP</sub>チャネルは、[[inward-rectifier potassium ion channel/ja|内向き直流カリウムイオンチャネル]]の8量体複合体である。K<sub>ir</sub>6.xと[[sulfonylurea receptor/ja|スルホニルウレア受容体]]の複合体である。SURが4:4の[[stoichiometry/ja|化学量論]]で結合している。 | ||
さらに、スルホニル尿素はヌクレオチド交換因子[[RAPGEF4/ja|Epac2]]と相互作用することが示されている。この因子を欠損したマウスでは、スルホニルウレア剤投与によるグルコース低下作用が低下した。 | |||
===歴史=== | |||
[[ | スルホニル尿素は1942年、[[Sulfonamide (medicine)/ja|スルホンアミド]][[antibiotic/ja|抗生物質]]を研究していた化学者マルセル・ジャンボンとその共同研究者によって化合物が動物に[[hypoglycemia/ja|低血糖症]]を引き起こすことを発見した。 | ||
スルホニル尿素の医薬品(糖尿病前症および糖尿病の診断薬および治療薬)としての[[:en:Research and development|研究開発]]([[:en:translational research|トランスレーショナルリサーチ]]および商業的応用開発)は、''[[Tolbutamide/ja#History|トルブタミド § ヒストリー]]''で検討したように、1950年代から1960年代にかけて行われた。 | |||
Research and development | |||
除草剤としてのスルホニル尿素の研究開発(トランスレーショナルリサーチと商業的応用開発)は1970年代と1980年代に行われ、例えば農業の社会技術的側面に焦点を当てたスローン・テクノロジー・シリーズの1巻(Canine 1995)で紹介されている。[[:en:DuPont Experimental Station|デュポン実験場]]がこの開発を主導した。 | |||
{{Oral hypoglycemics/ja}} | {{Oral hypoglycemics/ja}} | ||
Latest revision as of 08:59, 13 March 2024

スルホニル尿素(sulfonylureas)は、医学や農業で用いられる有機化合物の一種である。官能基はスルホニル基(-S(=O)2)からなり、その硫黄原子はウレイレン基(N,N-デヒドロ尿素、尿素の脱水素誘導体)の窒素原子に結合している。側鎖R1とR2は、様々なスルホニル尿素を区別する。 スルホニル尿素は最も広く使われている除草剤である。
農業用途
スルホニル尿素の多くは、特定のアミノ酸の植物生合成を阻害することができるため、除草剤としても使用されている。
除草剤としてのスルホニル尿素は、特にアセト乳酸合成酵素阻害を介してアミノ酸のバリン、イソロイシン、ロイシンの生合成を阻害することによって機能する。 このクラスの化合物には、アミドスルフロン、アジムスルフロン、ベンスルフロン-メチル、クロリムロン-エチル、クロルスルフロン、エタメツスルフロン-メチル、シノスルフロン、エトキシスルフロン、フラザスルフロン、フルピルスルフロン-メチル-ナトリウム、イマゾスルフロン、メトスルフロン-メチル、ニコスルフロン、オキサスルフロン、プリミスルフロン-メチル、プロスルフロン、ピラゾスルフロン-エチル、リムスルフロン、スルホメツロン-メチル、スルホスルフロン、チフェンスルフロン-メチル、トリアスルフロン、トリベヌロン-メチル、トリフルスルフロン-メチルがある。これらは、アセト乳酸合成酵素という酵素を阻害することによって植物の雑草や害虫を殺す広域除草剤である。1960年代には、1 kg/ha (0.89 lb/acre)以上の作物保護剤を散布するのが一般的であったが、スルホニルウレア剤では1%程度の散布量で同じ効果が得られる。
医薬用途
2型糖尿病の治療
これらは2型糖尿病の管理において抗糖尿病薬として広く使用されている。膵臓のβ細胞からのインスリンの分泌を増加させることによって作用する。
スルホニル尿素薬は、1型糖尿病や膵切除後のようにインスリン分泌が絶対的に不足している場合には無効である。
スルホニル尿素は、いくつかのタイプの新生児糖尿病の治療に用いることができる。歴史的には、高血糖で血中インスリン濃度が低い人は、デフォルトで1型糖尿病と診断されていたが、生後6ヵ月までにこの診断を受けた患者は、生涯を通じてインスリンではなくスルホニル尿素薬を投与される候補となることが多いことがわかっている。
2011年のコクランでは、システマティックレビューが行われた。成人の潜在性自己免疫糖尿病 (LADA)の治療効果が評価され、スルホニル尿素はインスリンと比較した場合、3ヵ月後および12ヵ月後のグルコースの代謝コントロールを改善せず、場合によってはHbA1c値を悪化させることさえあることが示された。同じレビューでは、スルホニルウレアによる治療後の空腹時Cペプチドの改善は認められていない。それでも、このレビューに含めることができた研究は、質とデザインにかなりの欠陥があったことを強調することは重要である。
以前のスルホニル尿素薬はより悪い転帰と関連していたが、新しい薬剤は死亡、心臓発作、脳卒中のリスクを増加させないようである。このことは、メトホルミン単剤療法とスルホニル尿素薬を比較した場合に、全死亡、重篤な有害事象、心血管系死亡、非致死的心筋梗塞、非致死的脳卒中、末期腎疾患を減少させるという十分なエビデンスを見いださなかった2020年のコクランシステマティックレビューによってさらに補強されている。この同じレビューでは、健康関連QOLの改善も認められなかった。
耐糖能障害の個人において、2019年のシステマティックレビューでは、2型糖尿病発症リスクの低下または遅延におけるスルホニル尿素とメトホルミンの効果を比較した適切な試験が1件のみ見つかったが、この試験は患者に関連するアウトカムを報告していなかった。同じ年に完了した別のシステマティックレビューでは、メトホルミンとスルホニル尿素の併用が、メトホルミンと別の糖低下介入の併用と比較して、死亡率、重篤な有害事象、大血管、細小血管合併症において有益か有害かのエビデンスは限られていることが示唆された。メトホルミンとスルホニル尿素の併用療法は低血糖のリスクを高めるようであった。
インターロイキン-1 β阻害剤
スルホニル尿素は、NALP3(またはNLRP3)インフラマソームからのインターロイキン1βの放出を阻害するためにも実験的に使用されている。
副作用
スルホニル尿素は、メトホルミン、チアゾリジンジオン系、プラムリンチドおよび他の新しい治療薬とは対照的に、インスリンの産生および放出の過剰の結果として低血糖を誘発することがある。低血糖は、他の治療法に比べてスルホニル尿素でより頻繁に起こるようである。これは一般に、投与量が多すぎ、患者が絶食している場合に起こる。これを防ぐために食習慣を変えようとする人もいるが、逆効果になることもある。
インスリンと同様に、スルホニル尿素も体重増加を引き起こすことがあるが、これは主にインスリンレベルを上昇させ、グルコースや他の代謝燃料の使用を増加させる作用の結果である。その他の副作用は、胃腸の不調、頭痛、過敏症反応である。
妊娠中のスルホニル尿素療法の安全性は確立していない。 出産時にスルホニルウレア薬を服用していた母親から生まれた子供で、低血糖が長期化(4~10日間)したことが報告されている。肝機能障害または腎機能障害は低血糖のリスクを高め、禁忌である。このような状況では他の抗糖尿病薬も使用できないため、妊娠中および肝不全や腎不全の場合はインスリン療法が一般的に推奨されるが、新しい薬剤の中にはより良い選択肢を提供する可能性のあるものもある。
2011年のコクラン・レビューでは、スルホニル尿素を用いたLADAの治療が、約30%の症例においてインスリン依存を早めるというエビデンスが見出された。
2014年のコクランのレビューでは、スルホニル尿素薬による治療はメトホルミンによる治療よりも非致死的心血管系イベントが少ないが(RR 0.7)、重症低血糖のリスクが高い(RR 5.6)という暫定的なエビデンスが示された。死亡率や心血管死亡のリスクを決定するのに十分なデータはなかった。同じグループによる以前のレビューでは、第一世代スルホニルウレア薬の心血管死リスクはプラセボに比べて統計学的に有意に増加していた(RR 2.6)が、第一世代スルホニルウレア薬のインスリンに対する相対リスク(RR 1.4)を決定するには十分なデータがなかった。 同様に、第二世代スルホニルウレア薬のメトホルミン(RR1.0)、インスリン(RR1.0)、プラセボに対する相対的死亡リスクを決定することはできなかった。FDAはスルホニル尿素薬に心血管死のリスク増加に関する警告を表示することを義務づけている。
2020年の|コクランでは メトホルミン単剤療法とスルホニル尿素薬を比較したシステマティックレビューでは、全死亡、重篤な有害事象、心血管死亡、非致死的心筋梗塞、非致死的脳卒中、または末期腎不全を減少させるという十分なエビデンスは認められなかった。
第二世代のスルホニルウレア薬は第一世代のスルホニルウレア薬と比較して、重量による効力が増加している。 同様に、ACCORD(Action to Control Cardiovascular Risk in Diabetes)試験やVADT(Veterans Affairs Diabetes Trial)試験では、様々な薬剤で厳格な血糖コントロールを行った患者において、心臓発作や死亡の減少はみられなかった。
相互作用
スルホニル尿素薬の作用を増強または延長させ、低血糖のリスクを増大させる薬物には、アセチルサリチル酸およびその誘導体、アロプリノール、スルホンアミド、フィブラートなどがある。抗糖尿病薬の効果に反して耐糖能を悪化させる薬物には、コルチコステロイド、イソニアジド、経口避妊薬およびその他のエストロゲン、交感神経刺激薬、甲状腺ホルモンが含まれる。スルホニル尿素は多種多様な他の薬物と相互作用する傾向があるが、これらの相互作用やその臨床的意義は物質によって異なる。
構造
スルホニル尿素は、フェニル環('R1)上のp-置換基と、尿素N′末端基(R2)を末端とする様々な基を有する中心的なS-arylsulfonylurea構造を含む。化学的には、この官能性はアリールを反応させることで容易に導入できる。スルホンアミド(R1-C6H4-SO2NH2)をイソシアネート(R2-NCO)と反応させることにより、この官能基を容易に導入することができる。
-
Chlorpropamide/ja (第一世代)
-
Tolazamide/ja (第一世代)
-
Gliclazide/ja (第二世代)
-
グリメピリド (第二世代)
分類
スルホニル尿素は、その抗糖尿病作用の治療効率に基づいて3つのクラスに分類される:
- 第一世代の薬剤:
アセトヘキサミド、カルブタミド、クロルプロパミド、グリシクラミド(トルサイクラミド)、メタヘキサミド、トラザミド、トルブタミドなどがある。
- 第二世代薬:
グリベンクラミド(グリブリド)、グリボルヌリド、グリクラジド、グリピジド、グリキドン、グリソキセピド、グリクロピラミドなどである。
- 第三世代薬:
グリメピリドも含まれるが、第2世代薬とみなされることもある。
作用機序

スルホニル尿素は、膵β細胞の細胞膜上のATP感受性K+(KATP)チャネルに結合して閉じ、カリウムが外に出るのを妨げることによって細胞を脱分極させる。この脱分極は、電位依存性Ca2+チャネルを開く。細胞内カルシウムの上昇は、インスリン顆粒と細胞膜の融合を増加させ、成熟インスリンの分泌を増加させる。
また、スルホニル尿素はβ細胞をグルコースに対して感作し、肝臓でのグルコース産生を制限し、脂肪分解(脂肪組織による脂肪酸の分解と放出)を減少させ、肝臓によるインスリンのクリアランスを減少させるという証拠もある。
KATPチャネルは、内向き直流カリウムイオンチャネルの8量体複合体である。Kir6.xとスルホニルウレア受容体の複合体である。SURが4:4の化学量論で結合している。
さらに、スルホニル尿素はヌクレオチド交換因子Epac2と相互作用することが示されている。この因子を欠損したマウスでは、スルホニルウレア剤投与によるグルコース低下作用が低下した。
歴史
スルホニル尿素は1942年、スルホンアミド抗生物質を研究していた化学者マルセル・ジャンボンとその共同研究者によって化合物が動物に低血糖症を引き起こすことを発見した。
スルホニル尿素の医薬品(糖尿病前症および糖尿病の診断薬および治療薬)としての研究開発(トランスレーショナルリサーチおよび商業的応用開発)は、トルブタミド § ヒストリーで検討したように、1950年代から1960年代にかけて行われた。
除草剤としてのスルホニル尿素の研究開発(トランスレーショナルリサーチと商業的応用開発)は1970年代と1980年代に行われ、例えば農業の社会技術的側面に焦点を当てたスローン・テクノロジー・シリーズの1巻(Canine 1995)で紹介されている。デュポン実験場がこの開発を主導した。